SHINGRIX
Laboratoire : GSK Vaccines
Remise à disposition normale depuis le 7 janvier 2026.
Ce vaccin, commercialisé en France depuis le 2 octobre 2023, est remboursé à 65 % par l'assurance maladie depuis le 14 décembre 2024.
Il est recommandé chez les adultes immunocompétents à partir de l'âge de 65 ans et chez les personnes immunodéprimées dès l'âge de 18 ans.
A noter que le vaccin Zostavax n'est plus commercialisé en France depuis juin 2024.
Description
Vaccin contre le zona (recombinant, avec adjuvant).
Forme et Présentation
Shingrix, poudre et suspension pour suspension injectable.
La poudre est blanche.
La suspension est un liquide opalescent, incolore à brunâtre pâle.
Nature et contenu de l'emballage extérieur
- Poudre pour 1 dose dans un flacon (verre de type I) avec bouchon (caoutchouc butyl).
- Suspension pour 1 dose dans un flacon (verre de type I) avec bouchon (caoutchouc butyl).
Shingrix est disponible en boîte contenant 1 flacon de poudre et 1 flacon de suspension ou en boîte contenant 10 flacons de poudre et 10 flacons de suspension.
Toutes les présentations peuvent ne pas être commercialisées.
Composition
Après reconstitution, une dose (0,5 mL) contient :
1. Antigène
- Antigène glycoprotéine E* ** du Virus Varicelle-Zona† : 50 µg
- a) extrait de plante Quillaja saponaria Molina, fraction 21 (QS-21) : 50 µg ;
- b) 3-O-désacyl-4’-monophosphoryl lipide A (MPL) issu de Salmonella Minnesota : 50 µg.
† Virus Varicelle Zona = VZV (Varicella Zoster Virus).
2. Excipients
Poudre (antigène gE)
- Saccharose
- Polysorbate 80(E 433)
- Phosphate monosodique dihydraté(E 339)
- Phosphate dipotassique(E 340)
Suspension (adjuvant AS01B)
- Dioléoyl phosphatidylcholine (E 322)
- Cholestérol
- Chlorure de sodium
- Phosphate disodique anhydre(E 339)
- Phosphate monopotassique(E 340)
- Eau pour préparations injectables
Excipient à effet notoire
Chaque dose contient 0,08 milligrammes de polysorbate 80 (E 433) (voir rubrique "Mises en garde et précautions d'emploi").
Indications
Shingrix est indiqué dans la prévention du zona et des névralgies post-zostériennes (NPZ) chez :
- les adultes de 50 ans ou plus ;
- les adultes de 18 ans ou plus, présentant un risque accru de zona.
Shingrix doit être administré selon les recommandations officielles.
Nouvelle recommandation incluse dans le calendrier vaccinal 2024.
Le 29 février 2024, la Haute Autorité de santé a recommandé l'utilisation préférentielle de ce vaccin contre le zona (par rapport au vaccin Zostavax). Ce vaccin est recommandé chez les adultes immunocompétents à partir de l'âge de 65 ans et chez les personnes immunodéprimées dès l'âge de 18 ans.
La vaccination contre le zona avec le vaccin Shingrix est également recommandée chez les personnes immunocompétentes âgées de 65 ans et plus, ayant eu des antécédents de zona ou de vaccination par le vaccin Zostavax, avec un schéma complet à deux doses, en respectant un délai d'au moins un an avant l'administration de la première dose.
Posologie
Le schéma de primovaccination comprend deux doses de 0,5 mL chacune : une dose initiale suivie d'une seconde dose administrée 2 mois plus tard.
Si une flexibilité dans le schéma vaccinal est nécessaire, la seconde dose peut être administrée entre 2 et 6 mois après la première dose (voir rubrique "Pharmacodynamie").
Pour les sujets qui sont ou pourraient devenir immunodéficients ou immunodéprimés en raison d’une maladie ou d’un traitement, et qui pourraient bénéficier d’un schéma vaccinal raccourci, la deuxième dose peut être administrée 1 à 2 mois après la dose initiale (voir rubrique "Pharmacodynamie").
La nécessité de doses de rappel après la primovaccination n'a pas été établie (voir rubrique "Pharmacodynamie").
Shingrix peut être administré selon le même schéma vaccinal chez les personnes ayant antérieurement reçu un vaccin vivant atténué contre le zona (voir rubrique "Pharmacodynamie").
Shingrix n'est pas indiqué dans la prévention de la primo-infection par la varicelle.
Population pédiatrique
La tolérance et l’efficacité de Shingrix chez les enfants et les adolescents n’ont pas été établies. Aucune donnée n'est disponible.
Mode d'administration
L’administration doit être faite par voie intramusculaire uniquement et de préférence dans le muscle deltoïde.
Pour les instructions de reconstitution du médicament avant administration, voir rubrique "Manipulation".
Contre-indications
Hypersensibilité aux substances actives ou à l’un des excipients mentionnés à la rubrique "Composition".
Mises en garde et précautions d'emploi
Traçabilité
Afin d’améliorer la traçabilité des médicaments biologiques, le nom et le numéro de lot du produit administré doivent être consignés de manière claire, par exemple dans le dossier du patient/ carnet des vaccinations.
Avant la vaccination
Comme pour tout vaccin injectable, il est recommandé de toujours disposer d’un traitement médical approprié et d’assurer une surveillance au cas où surviendrait une réaction anaphylactique suivant l'administration du vaccin.
Comme pour d’autres vaccins, l’administration de Shingrix doit être différée chez les sujets souffrant d’une maladie fébrile aiguë sévère. Cependant, la présence d'une infection mineure, telle qu'un rhume, ne doit pas conduire au report de la vaccination.
Comme pour tout vaccin, une réponse immunitaire protectrice peut ne pas être obtenue chez tous les sujets vaccinés.
Le vaccin est destiné à un usage prophylactique uniquement et non au traitement d'une maladie clinique déjà déclarée.
Shingrix ne doit pas être administré par voie intravasculaire ou intradermique.
L'administration par voie sous-cutanée n'est pas recommandée.
Une mauvaise administration par voie sous-cutanée peut entraîner une augmentation des réactions locales transitoires.
Shingrix doit être administré avec précaution chez les sujets présentant une thrombocytopénie ou un trouble de la coagulation en raison du risque de saignement qui peut survenir lors de l’administration intramusculaire du vaccin chez ces sujets.
Une syncope (évanouissement) peut survenir après toute vaccination, voire même avant, comme réaction psychogène à l'injection avec une aiguille. Cette réaction peut s’accompagner de plusieurs signes neurologiques tels qu’un trouble transitoire de la vision, des paresthésies et des mouvements tonico-cloniques des membres durant la phase de récupération. Il est important que des mesures soient mises en place afin d'éviter des blessures en cas d'évanouissement.
Il n'existe aucune donnée de tolérance, d'immunogénicité ou d'efficacité soutenant la possibilité de remplacer une dose de Shingrix par une dose d’un autre vaccin contre le zona.
Excipients à effet notoire
Polysorbate 80
Ce médicament contient 0,08 mg de polysorbate 80 par dose. Les polysorbates peuvent provoquer des
réactions allergiques.
Sodium
Ce médicament contient moins de 1 mmol (23 mg) de sodium par dose, c'est-à-dire qu’il est essentiellement « sans sodium ».
Potassium
Ce médicament contient moins de 1 mmol (39 mg) de potassium par dose, c'est-à-dire qu’il est essentiellement « sans potassium ».
Interactions
Shingrix peut être co-administré simultanément avec un vaccin contre la grippe saisonnière (inactivé,
sans adjuvant), un vaccin pneumococcique polyosidique à 23 valences (PPV23), un vaccin pneumococcique conjugué à 13 valences (PCV13), un vaccin à doses réduites en antigène diphtérique, tétanique et coquelucheux acellulaire (dTca), un vaccin à acide ribonucléique messager (ARNm) contre l’infection à coronavirus 2019 (COVID-19) ou un vaccin contre le virus respiratoire syncytial (VRS) (recombinant, avec adjuvant). Les vaccins doivent être administrés en des sites d'injection différents.
Les effets indésirables fièvre et frissons étaient plus fréquents lorsque le vaccin PP23 était co- administré avec Shingrix (respectivement de 16% et 21%), comparé à Shingrix administré seul (7% pour les deux effets indésirables).
Chez les adultes âgés de 50 ans et plus, les effets indésirables systémiques très fréquemment rapportés (voir Tableau 1 ; tels que myalgies 32,9%, fatigue 32,2%, et céphalées 26,3%), et peu fréquemment rapportés tels que arthralgies, après l’administration de Shingrix seul, ont été signalés avec une fréquence accrue lorsque Shingrix était administré conjointement avec un vaccin ARNm COVID-19 (myalgies 64%, fatigue 51,7%, céphalées 39%, arthralgies 30,3%).
L’administration concomitante de Shingrix, avec des vaccins autres que ceux cités ci-dessus, n’a pas été étudiée.
Fertilité
Les études chez l'animal n'ont pas mis en évidence d'effets directs ou indirects sur la fertilité des mâles ou des femelles vaccinés par Shingrix. (voir rubrique "Autres informations", sous-rubrique "Données de sécurité préclinique").
Grossesse
Il n'existe pas de données sur l'utilisation de Shingrix chez la femme enceinte.
Les études réalisées chez l'animal n'ont pas mis en évidence d'effets délétères directs ou indirects sur la gestation, le développement embryonnaire ou fœtal, la mise-bas, ou le développement post-natal de la descendance (voir rubrique "Autres informations", sous-rubrique "Données de sécurité préclinique").
Par mesure de précaution, il est préférable de ne pas utiliser Shingrix pendant la grossesse.
Allaitement
Aucune étude n’a été réalisée évaluant l’effet de Shingrix chez des nourrissons allaités, nés de mères vaccinées.
L’excrétion de Shingrix dans le lait maternel est inconnue.
Effets indésirables
1. Résumé des effets indésirables
1.1. Résumé du profil de sécurité
Chez les adultes âgés de 50 ans et plus, les effets indésirables les plus fréquemment rapportés étaient : douleur au site d'injection (68,1 % toutes intensités confondues /dose ; 3,8 % d’intensité sévère/dose), myalgie (32,9 % toutes intensités confondues /dose ; 2,9 % d’intensité sévère /dose), fatigue (32,2 % toutes intensités confondues /dose ; 3,0 % d’intensité sévère/dose) et céphalées (26,3 % toutes intensités confondues /dose ; 1,9 % d’intensité sévère /dose). La plupart de ces effets étaient de courte durée (durée médiane de 2 à 3 jours). Les effets indésirables rapportés comme sévères ont duré 1 à 2 jours.
Chez les adultes âgés de 18 ans et plus, qui sont immunodéficients ou immunodéprimés en raison d’une maladie ou d’un traitement, le profil de tolérance était comparable à celui observé chez les adultes âgés de 50 ans et plus. Il existe des données limitées chez les adultes âgés de 18 à 49 ans à risque accru de zona qui ne sont pas immunodéprimés.
Dans l'ensemble, l'incidence de certains effets indésirables était plus élevée dans les groupes d'âge plus jeunes :
- études chez des adultes immunodéprimés âgés de 18 ans et plus (analyse groupée) : l'incidence de la douleur au site d'injection, de la fatigue, des myalgies, des céphalées, des frissons et de la fièvre était plus élevée chez les adultes âgés de 18 à 49 ans par rapport à ceux âgés de 50 ans et plus ;
- études chez des adultes âgés de 50 ans et plus (analyse groupée) : l'incidence des myalgies, de la fatigue, des céphalées, des frissons, de la fièvre et des symptômes gastro-intestinaux était plus élevée chez les adultes âgés de 50 à 69 ans par rapport à ceux âgés de 70 ans et plus.
1.2. Effets indésirables
Le profil de tolérance présenté ci-dessous repose sur une analyse groupée des données issues d’études cliniques contrôlées versus placebo chez 5 887 adultes âgés de 50 à 69 ans et chez 8 758 adultes de 70 ans ou plus. Parmi ces 14 645 adultes, 7 408 ont été inclus dans une étude d’extension pour un suivi à long terme sur une période d'environ 11 ans après la vaccination.
Dans les études cliniques menées chez des adultes immunodéprimés âgés de 18 ans et plus (1587 sujets), le profil de tolérance est comparable aux données présentées dans le tableau ci-dessous.
Les effets indésirables rapportés durant la surveillance après commercialisation sont présentés ci-dessous également.
Les effets indésirables rapportés sont classés selon les fréquences suivantes :
- très fréquent (≥1/10) ;
- fréquent (≥1/100, <1/10) ;
- peu fréquent (≥1/1 000, <1/100) ;
- rare (≥1/10 000, <1/1 000) ;
- très rare(<1/10 000).
Au sein de chaque groupe de fréquence, les effets indésirables sont présentés par ordre décroissant de gravité.
Affections hématologiques et du système lymphatique
- Peu fréquent : lymphadénopathie.
Affections du système immunitaire
- Rare : réactions d’hypersensibilité incluant éruption cutanée, urticaire, angio-œdème 1.
Affections du système nerveux
- Très fréquent : céphalées.
- Très rare : syndrome de Guillain-Barré 2.
Affections gastro-intestinales
- Très fréquent : symptômes gastro-intestinaux (incluant nausées, vomissements, diarrhée et/ou douleur abdominale).
Affections musculo-squelettiques et systémiques
- Très fréquent : myalgie.
- Peu fréquent : arthralgie.
Troubles généraux et anomalies au site d'administration
- Très fréquent : réactions au site d'injection (telles que douleur, rougeur, gonflement), fatigue, frissons, fièvre.
- Fréquent : prurit au site d'injection, malaise.
2. Voir "Description de certains effets indésirables".
Description de certains effets indésirables
Etudes observationnelles post-commercialisation sur le risque de syndrome de Guillain-Barré
Dans deux études observationnelles similaires en post-commercialisation menées aux États-Unis chez des personnes âgées de 65 ans ou plus, un risque accru de syndrome de Guillain-Barré (estimé entre 3 et 7 cas supplémentaires par million de doses administrées) a été observé au cours des 42 jours suivant une des doses de Shingrix. Lors d'analyses supplémentaires, le risque accru a été observé après la première dose de Shingrix (estimé entre 6 et 12 cas supplémentaires de syndrome de Guillain-Barré par million de doses administrées), mais aucun risque accru n'a été observé après la deuxième dose.
2. Effets sur l’aptitude à conduire des véhicules et à utiliser des machines
Les effets de Shingrix sur l'aptitude à conduire des véhicules et à utiliser des machines n’ont pas été étudiés.
Shingrix peut avoir une influence mineure sur la capacité à conduire des véhicules et à utiliser des machines, durant les 2 à 3 jours suivant la vaccination. Une fatigue ou un malaise peuvent survenir après la vaccination (voir rubrique "Effets indésirables").
3. Surdosage
Aucun cas de surdosage n'a été rapporté.
4. Déclaration des effets indésirables suspectés
La déclaration des effets indésirables suspectés après autorisation du médicament est importante. Elle permet une surveillance continue du rapport bénéfice/risque du médicament. Les professionnels de santé déclarent tout effet indésirable suspecté via le système national de déclaration : Agence nationale de sécurité du médicament et des produits de santé (ANSM) et réseau des Centres Régionaux de Pharmacovigilance - Site internet : www.signalement-sante.gouv.fr.
Pharmacodynamie
Classe pharmacothérapeutique : vaccins varicelle zona.
Code ATC : J07BK03.
1. Mécanisme d’action
En combinant l'antigène spécifique du VZV (la glycoprotéine E = gE) avec un système adjuvant (AS01B), Shingrix permet d’induire une réponse immunitaire cellulaire et humorale spécifique à l'antigène chez des sujets ayant déjà une immunité contre le VZV.
Des données non cliniques ont montré que l'AS01B induisait une activation locale et transitoire du système immunitaire inné via des voies moléculaires spécifiques. Cela facilite le recrutement et l'activation de cellules présentatrices de l'antigène gE dans le ganglion lymphatique drainant, donnant lieu à la production de lymphocytes T CD4+ et d’anticorps spécifiques de la gE. L'effet de l’adjuvant AS01B résulte de l’interaction entre le MPL et le QS-21 dans les liposomes.
2. Efficacité clinique de Shingrix
2.1. Efficacité sur le zona et les névralgies post-zostériennes (NPZ)
Deux études de phase III, contrôlées versus placebo, avec observateur en aveugle, évaluant l’efficacité de Shingrix ont été menées chez des adultes âgés de 50 ans et plus avec 2 doses administrées à 2 mois d’intervalle :
- ZOE-50 (Zoster-006) : cohorte totale de vaccinés (Total Vaccinated Cohort – TVC) de
15 405 adultes âgés de 50 ans et plus ayant reçu au moins une dose de Shingrix (n = 7 695) ou de placebo (n = 7 710) ; - ZOE-70 (Zoster-022) : cohorte totale de vaccinés (TVC) de 13 900 adultes âgés de 70 ans et plus ayant reçu au moins une dose de Shingrix (n = 6 950) ou de placebo (n = 6 950).
Les études n’ont pas été conçues pour démontrer l’efficacité du vaccin dans les sous-groupes de sujets fragiles, dont ceux ayant plusieurs comorbidités. Cependant, ces sujets n’ont pas été exclus de ces études.
Deux études de phase III, contrôlées versus placebo, avec observateur en aveugle, évaluant l'efficacité de Shingrix ont été menées chez des adultes immunodéprimés âgés de 18 ans et plus avec 2 doses administrées à 1-2 mois d'intervalle :
- Zoster-002 : cohorte totale de vaccinés (TVC) de 1 846 sujets receveurs d’une greffe autologue de cellules souches hématopoïétiques (GCSH autologue) ayant reçu au moins une dose de Shingrix (N = 922) ou de placebo (N = 924) 50 à 70 jours post-transplantation, 21,3% (Shingrix) et 20,5 % (placebo) des sujets ont reçu au moins un traitement immunosuppresseur (pour une durée d’au moins un jour) à partir de la GCSH autologue et jusqu’à 30 jours après la dose 2 (cohorte totale de vaccinés). La proportion de sujets par maladie sous-jacente était de : 53,1 % (Shingrix) et 53,4 % (placebo) pour un myélome multiple (MM) et de 46,9 % (Shingrix) et 46,6 % (placebo) pour les autres diagnostics ;
- Zoster-039 : cohorte totale de vaccinés (TVC) de 562 sujets présentant une hémopathie maligne ayant reçu au moins une dose de Shingrix (N = 283) ou de placebo (N = 279) au cours d’un traitement anticancéreux (37 %) ou après la fin du traitement anticancéreux (63 %). La proportion de sujets par maladie sous-jacente était de : 70,7 % (Shingrix) et 71,3 % (placebo) pour un myélome multiple (MM) et les autres diagnostics, de 14,5 % (Shingrix) et 14,0 % (placebo) pour un lymphome diffus à grandes cellules B (LDGCB) et de 14,8 % (Shingrix) et 14,7 % (placebo) pour une leucémie lymphoïde chronique (LLC).
Ces études n'ont pas été conçues pour évaluer l'impact de l’utilisation concomitante d’immunosuppresseurs ou de traitements immunosuppresseurs spécifiques sur l’efficacité du vaccin. La plupart des receveurs vaccinés n’étaient pas sous traitement immunosuppresseur au moment de la vaccination (voir ci-dessus). Tous les types de traitement immunosuppresseur n'ont pas été utilisés dans les populations étudiées.
L’incidence des cas de zona et des NPZ ainsi que l'efficacité vaccinale ont été évaluées dans la cohorte totale de vaccinés modifiée (modified Total Vaccinated Cohort - mTVC), c'est-à-dire excluant les adultes n’ayant pas reçu la seconde dose de vaccin ou dont le diagnostic de zona a été confirmé dans le mois suivant la seconde dose.
Shingrix a diminué significativement l'incidence du zona, comparativement au placebo, chez :
- les adultes âgés de 50 ans et plus (ZOE-50 : 6 vs. 210 cas) ;
- les adultes âgés de 70 ans et plus (analyse groupée de ZOE-50 et ZOE-70 : 25 vs. 284 cas) ;
- les adultes âgés de 18 ans et plus ayant reçu une GCSH autologue (Zoster-002) : 49 vs 135 cas ;
- les adultes âgés de 18 ans et plus, atteints d’hémopathie maligne (Zoster-039) : 2 vs 14 cas.
L'efficacité vaccinale a été calculée post-hoc.
Les résultats de l’efficacité vaccinale sur le zona sont présentés dans le tableau 1.
Tableau 1 : Efficacité de Shingrix sur le zonaa (mTVC).
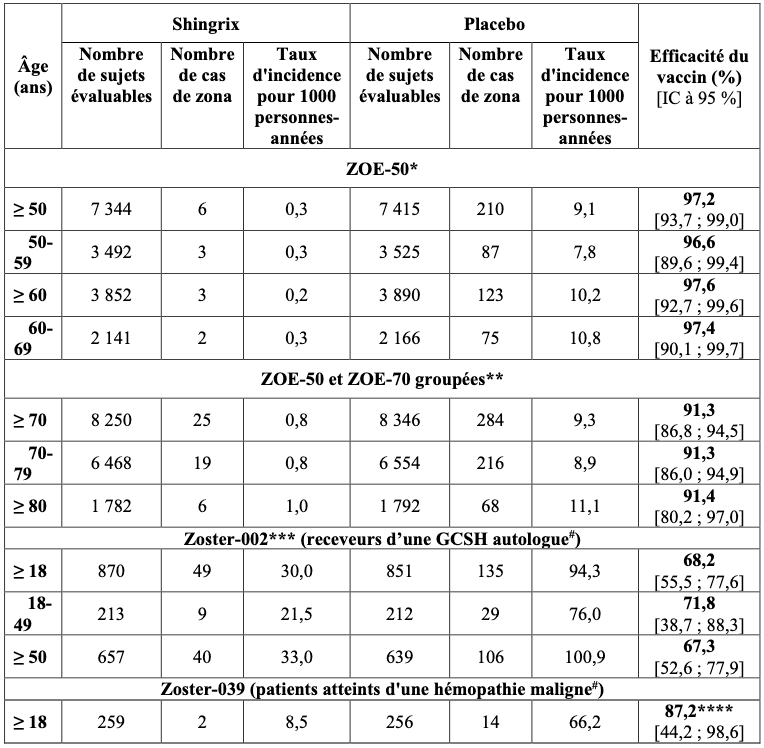

* Sur une période médiane de suivi de 3,1 ans ;
** Sur une période médiane de suivi de 4,0 ans.
Les données pour les sujets âgés de 70 ans et plus proviennent des analyses groupées prédéfinies au protocole de ZOE-50 et de ZOE-70 (mTVC) car ces analyses fournissent les estimations les plus robustes sur l’efficacité du vaccin pour ce groupe d'âge.
*** Sur une période de suivi de 21 mois ;
**** Le calcul de l’efficacité vaccinale a été effectué post-hoc ; période médiane de suivi de 11,1 mois ;
# Une prophylaxie antivirale a été autorisée conformément aux recommandations de prise en charge standard locales.
Environ 13 000 sujets présentant des pathologies sous-jacentes, dont certaines associées à un risque plus élevé de zona, ont été inclus dans les études ZOE-50 et ZOE-70. Des analyses d’efficacité post- hoc chez des patients avec des pathologies fréquentes (insuffisance rénale chronique, bronchopneumopathie chronique obstructive, coronaropathie, dépression ou diabète) ont montré que l’efficacité du vaccin sur le zona était similaire à celle observée dans la population totale de l’étude.
Shingrix a diminué significativement l'incidence des NPZ, comparativement au placebo, chez :
- les adultes âgés de 50 ans et plus (ZOE-50 : 0 vs. 18 cas) ;
- les adultes âgés de 70 ans et plus (analyse groupée de ZOE-50 et ZOE-70 : 4 vs. 36 cas) ;
- les adultes âgés de 18 ans et plus ayant reçu une GCSH autologue (Zoster-002) : 1 vs 9 cas.
Les résultats de l’efficacité vaccinale sur les NPZ sont présentés dans le tableau 2.
Tableau 2 : Efficacité de Shingrix sur les NPZ (mTVC).
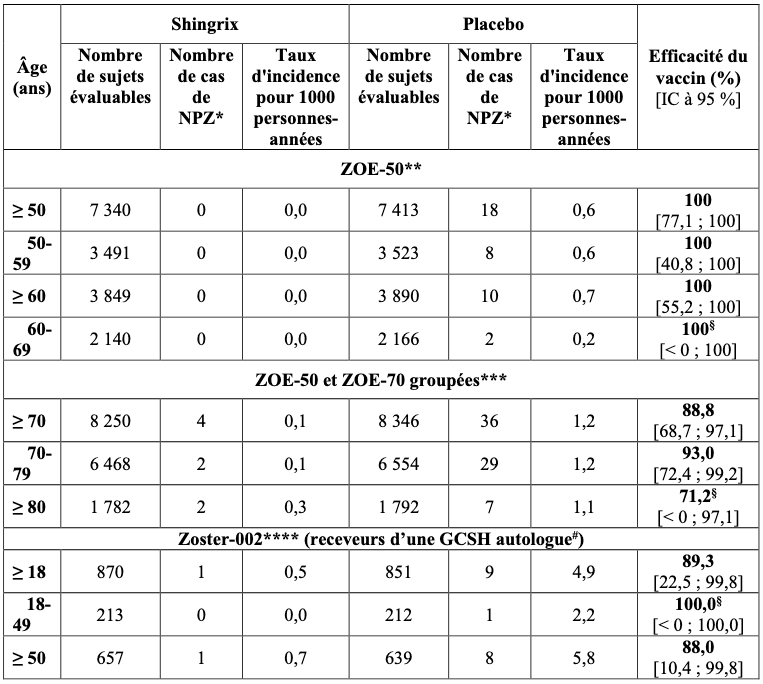

** Sur une période médiane de suivi de 4,1 ans ;
*** Sur une période médiane de suivi de 4,0 ans.
Les données pour les sujets de 70 ans et plus proviennent des analyses groupées prédéfinies au protocole de ZOE-50 et de ZOE-70 (mTVC), car ces analyses fournissent les estimations les plus robustes sur l’efficacité du vaccin pour ce groupe d'âge.
**** Sur une période médiane de suivi de 21 mois ;
§ Non statistiquement significatif ;
# Une prophylaxie antivirale a été autorisée conformément aux recommandations de prise en charge standard locales.
Le bénéfice de Shingrix dans la prévention des NPZ peut être attribué à l'effet du vaccin sur la prévention du zona. Une diminution de l'incidence des NPZ chez les sujets vaccinés ayant développé un zona n’a pas pu être démontrée, étant donné le nombre limité de cas de zona dans le groupe « vaccin ».
Dans la quatrième année après la vaccination, l'efficacité du vaccin sur le zona était de 93,1 % (IC à 95 % : 81,2 ; 98,2) chez les adultes âgés de 50 ans et plus (ZOE-50) et de 87,9 % (IC à 95 % : 73,3 ; 95,4) chez les adultes âgés de 70 ans et plus (analyse groupée de ZOE-50 et ZOE-70).
Dans l’étude Zoster-002, lors de la période de suivi débutant 1 mois après la dose 2 (correspondant à environ 6 mois après la GCSH autologue) jusqu'à 1 an après la GCSH autologue, lorsque le risque de zona était le plus élevé, l'efficacité contre le zona était de 76,2% (IC à 95 % : 61,1 ; 86,0).
2.2. Efficacité sur les complications liées au zona autres que les NPZ
Les complications liées au zona évaluées (autres que les NPZ) étaient les suivantes : vascularite liée au zona, maladie disséminée, complications ophtalmiques, complications neurologiques y compris les accidents vasculaires cérébraux (AVC), et maladie viscérale. Dans l'analyse groupée des études ZOE- 50 et ZOE-70, Shingrix a permis de réduire significativement ces complications de 93,7 % (IC à 95 % : 59,5 ; 99,9) chez les adultes âgés de 50 ans et plus (1 vs. 16 cas) et de 91,6 % (IC à 95 % : 43,3 ; 99,8) chez les adultes âgés de 70 ans et plus (1 vs. 12 cas). Aucun cas de maladie viscérale ni d'AVC n'a été rapporté au cours de ces études.
Dans l’étude Zoster-002, Shingrix a réduit significativement les complications liées au zona de 77,8% (IC à 95% : 19,0 ; 96,0) chez les receveurs d’une GCSH autologue âgés de 18 ans et plus (3 vs 13 cas).
De plus, dans l’étude Zoster-002, Shingrix a réduit significativement les hospitalisations liées au zona de 84,7% (IC à 95% : 32,1 ; 96,6) (2 vs 13 cas).
2.3. Effet de Shingrix sur les douleurs associées au zona
Chez les sujets vaccinés par Shingrix dans ZOE-50 et ZOE-70, les douleurs associées au zona étaient généralement moins sévères comparativement au groupe placebo. Étant donné l’efficacité élevée du vaccin, un faible nombre de cas de zona sont survenus chez les sujets vaccinés ; aussi, il n'a pas été possible de conclure définitivement sur cet objectif de l’étude.
Chez les adultes âgés de 70 ans et plus ayant développé au moins un épisode de zona confirmé (ZOE- 50 et ZOE-70 groupés), Shingrix a réduit significativement l'utilisation et la durée d'utilisation des médicaments contre les douleurs associées au zona de respectivement 39,0 % (IC à 95 % : 11,9 ; 63,3) et de 50,6 % (IC à 95 % : 8,8 ; 73,2). La durée médiane d'utilisation des antidouleurs était respectivement de 32 jours dans le groupe vacciné par Shingrix et 44 jours dans le groupe placebo.
Chez les sujets ayant au moins un épisode de zona confirmé, Shingrix a diminué significativement le score maximal de douleur moyenne de l’épisode de zona par rapport au groupe placebo (moyenne = 3,9 vs 5,5, p = 0,049 chez les sujets âgés de 50 ans et plus (ZOE-50) et moyenne = 4,5 vs 5,6, p = 0,043 chez les sujets âgés de 70 ans et plus (ZOE-50 et ZOE-70 groupés)). De plus, chez les sujets âgés de 70 ans et plus (ZOE-50 et ZOE-70 groupés), Shingrix a réduit de manière significative le score maximal des douleurs les plus intenses de l’épisode de zona par rapport au placebo (moyenne = 5,7 vs 7,0, p = 0,032).
Le score mesurant le fardeau de la maladie tient compte de l’incidence des cas de zona associée à la sévérité et la durée des douleurs aiguës et chroniques liées au zona sur une période de 6 mois après la survenue de l’éruption.
L'efficacité sur la réduction du fardeau de la maladie était de 98,4 % (IC à 95 % : 92,2 ; 100) chez les sujets âgés de 50 ans et plus (ZOE-50) et de 92,1 % (IC à 95 % : 90,4 ; 93,8) chez les sujets âgés de 70 ans et plus (ZOE-50 et ZOE-70 groupées).
Dans l’étude Zoster-002, Shingrix a réduit significativement la durée des douleurs sévères les plus intenses associées au zona de 38,5 % (IC à 95% : 11,0 ; 57,6) chez les receveurs d’une GCSH autologue âgés de 18 ans et plus avec au moins un épisode de zona confirmé. Shingrix a significativement réduit le score de douleur moyen maximum par rapport au placebo pendant toute la durée de l'épisode de zona (moyenne = 4,7 vs 5,7, valeur-P = 0,018) et le score maximum de la douleur la plus intense par rapport au placebo sur toute la durée de l'épisode de zona (moyenne = 5,8 vs 7,1, valeur-P = 0,011).
Le pourcentage de sujets ayant présenté au moins un épisode de zona confirmé dans l’étude Zoster- 002 et ayant reçu au moins un antidouleur était respectivement de 65,3% et 69,6% dans le groupe Shingrix et dans le groupe placebo. La durée médiane d'utilisation d’antidouleurs était respectivement de 21,5 et 47,5 jours dans le groupe Shingrix et le groupe placebo.
De plus, dans l’étude Zoster-002, l’efficacité sur la réduction du fardeau de la maladie était de 82,5% (IC à 95 % : 73,6 ; 91,4).
2.4. Efficacité à long terme contre le zona, les NPZ et les complications liées au zona autres que les NPZ.
Une étude de suivi à long terme de phase IIIb, en ouvert, de Shingrix (Zoster-049) a été menée chez des adultes de 50 ans et plus, issus des études ZOE-50 et ZOE-70. Les participants ont été inclus environ 5 ans après avoir reçu Shingrix dans les études ZOE-50 ou ZOE-70. Les adultes devenus immunodéficients ou immunodéprimés en raison d'une maladie ou d'un traitement ont été exclus à l'entrée de l'étude. La TVC pour l’efficacité comprenait 7 408 sujets (soit 50,6 % des 14 645 sujets inclus dans la TVC pour l’efficacité des études ZOE-50 et ZOE-70). La persistance de l'efficacité reste inconnue dans la population immunodéprimée/avec une immunodéficience.
L’efficacité vaccinale contre le zona, les NPZ et les complications liées au zona autres que les NPZ a été calculée de manière descriptive dans la mTVC (c’est-à-dire en excluant les sujets n’ayant pas reçu la seconde dose de vaccin dans les études principales, ou ceux qui ont développé un cas de zona confirmé dans le mois suivant la seconde dose). Étant donné que l'efficacité a été estimée par rapport au premier ou seul événement, les individus ayant présenté un zona, une NPZ ou une complication liée au zona (autre qu’une NPZ) pendant les études ZOE-50 et ZOE-70 ont été exclus des analyses d'efficacité correspondantes sur la durée de Zoster-049. Les estimations des taux d'incidence dans le groupe contrôle pour évaluer l'efficacité vaccinale dans l'étude Zoster-049 étaient historiques, dérivées des groupes placebo des études ZOE-50 et ZOE-70.
Les résultats de l'efficacité à long terme de Shingrix contre le zona, de 5 ans environ jusqu'à environ 11 ans après la vaccination, sont présentés dans le Tableau 3.
Tableau 3 : Efficacité à long terme de Shingrix contre le zona (mTVC) de 5 ans environ jusqu'à environ 11 ans après la vaccination.

* Le groupe placebo dans ZOE-50/ ZOE-70 a été utilisé pour l'analyse de l'année 1 à l'année 4 et pour constituer les données de contrôle historique pour l'analyse de l'année 6 et des années suivantes de Zoster-049.
** Analyse descriptive de l'efficacité
La mTVC de Zoster-049 a débuté à une médiane de 5,6 ans après la vaccination dans les études ZOE-50 / ZOE-70 et s'est terminée à une médiane de 11,4 ans après la vaccination.
Au cours de la onzième année suivant la vaccination, l'efficacité contre le zona était de 82,0 % (IC à 95 % : 63,0 ; 92,2) chez les sujets de 50 ans et plus (groupe Shingrix : N = 5 849), de 86,7 % (IC à 95 % : 42,7 ; 98,5) chez les sujets de 50 à 59 ans (groupe Shingrix : N=1 883), de 100,0 % (IC à 95 % : 65,1 ; 100,0) chez les sujets de 60 à 69 ans (groupe Shingrix : N=1 075) et de 72,0 % (IC à 95 % : 33,4 ; 89,8) chez les sujets de 70 ans et plus (groupe Shingrix : N = 2 891).
Les résultats de l'efficacité à long terme de Shingrix contre les NPZ, de 5 ans environ jusqu'à environ 11 ans après la vaccination, sont présentés dans le tableau 4.
Tableau 4 : Efficacité à long terme de Shingrix contre les NPZ (mTVC) de 5 ans environ jusqu'à environ 11 ans après la vaccination.

* Le groupe placebo dans ZOE-50/ ZOE-70 a été utilisé pour l'analyse de l'année 1 à l'année 4 et pour constituer les données de contrôle historique pour l'analyse de l'année 6 et des années suivantes de Zoster-049.
*** Analyse descriptive de l'efficacité
La mTVC de Zoster-049 a débuté à une médiane de 5,6 ans après la vaccination dans les études ZOE-50 / ZOE-70 et s'est terminée à une médiane de 11,4 ans après la vaccination.
L’efficacité de Shingrix contre les complications liées au zona autres que les NPZ, pendant la durée de Zoster-049, était respectivement de 91,7 % (IC à 95 % : 43,7 ; 99,8) et 88,9 % (IC à 95 % : 19,8 ; 99,8) chez les adultes de 50 ans et plus (1 vs. 12 cas) et chez les adultes de 70 ans et plus (1 vs. 9 cas).
Sujets ayant des antécédents de zona avant la vaccination
Dans une étude clinique multicentrique de phase III, randomisée, contrôlée par placebo, avec observateur en aveugle (Zoster-062), des sujets âgés de 50 ans et plus ayant des antécédents de zona (résolu > 6 mois avant l'inclusion) ont été randomisés pour recevoir 2 doses de Shingrix ou de placebo à 2-6 mois d'intervalle. Il y avait 1 426 sujets qui ont reçu au moins une dose de Shingrix (N = 714) ou de placebo (N = 712) et 1 286 sujets ont terminé l'étude avec une période de suivi minimale de 26 mois.
L'incidence de la récurrence du zona (Shingrix vs. placebo) a été évaluée dans le groupe Exposé Modifié (mES; N = 1 350), incluant ceux qui ont reçu deux doses de Shingrix (N = 668) ou de placebo (N = 682) et n'ayant pas eu de zona confirmé dans les 30 jours suivant la deuxième dose. Les données de cette étude ne suggèrent pas un risque accru de récurrence du zona après la vaccination par Shingrix chez les individus ayant des antécédents de zona (0 cas de zona dans le groupe Shingrix vs. 8 cas de zona dans le groupe placebo; ratio du taux d'incidence de la récurrence du zona [Shingrix vs. placebo] 0,00 [IC 95% : 0,00 ; 0,46]).
3. Immunogénicité de Shingrix
Aucun corrélat immunologique de protection n'a été établi ; par conséquent, le niveau de réponse immunitaire permettant d’assurer une protection contre le zona n'est pas connu.
Chez les adultes âgés de 50 ans et plus, les réponses immunitaires induites par Shingrix, administré à hauteur de 2 doses à 2 mois d’intervalle, ont été évaluées dans un sous-groupe de sujets issus des études d'efficacité de phase III ZOE-50 [immunité humorale et immunité à médiation cellulaire (cell- mediated immunity - CMI)] et ZOE-70 (immunité humorale). Les réponses immunitaires spécifiques à la gE (humorale et CMI) induites par Shingrix 1 mois après l’administration de la 2ème dose sont présentées dans les tableaux 5 et 6, respectivement.
Tableau 5 : Immunogénicité humorale de Shingrix chez les adultes âgés de 50 ans et plus (population conforme au protocole pour l'immunogénicité [ATP]) **
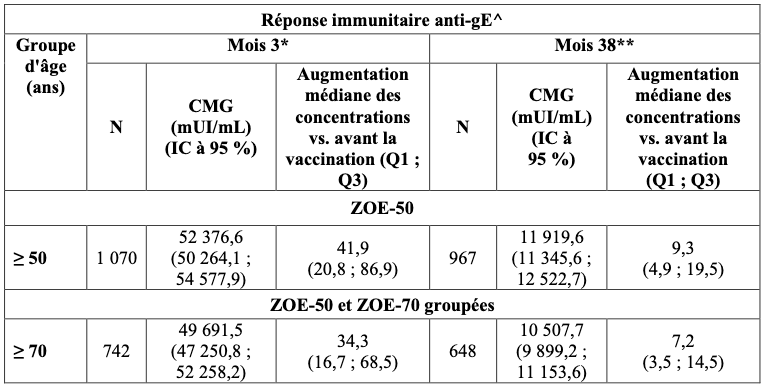

^ Réponse immunitaire anti-gE = concentrations en anticorps anti-gE, mesurées par une méthode immuno-enzymatique (ELISA anti-gE) ;
* Mois 3 = 1 mois après l’administration de la 2ème dose ;
** Mois 38 = 3 ans après l’administration de la 2 dose ;
N = Nombre de sujets évaluables au temps spécifié (pour la concentration moyenne géométrique (CMG)) ;
IC = Intervalle de confiance ;
CMG = Concentration Moyenne Géométrique ;
Q1, Q3 : premier et troisième quartiles.
Tableau 6 : Immunogénicité à médiation cellulaire de Shingrix chez les adultes âgés de 50 ans et plus (population ATP pour l'immunogénicité)
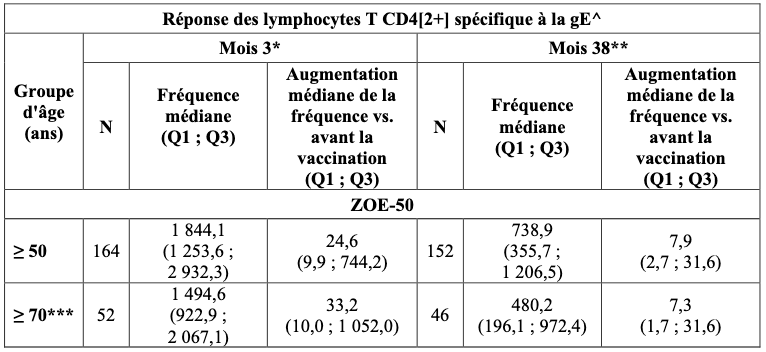

^ Réponse des lymphocytes T CD4[2+] spécifique à la gE = activité des lymphocytes T CD4+ spécifique à la gE, mesurée par coloration de cytokines intracellulaires (ICS = intracellular cytokine staining) (lymphocytes T CD4[2+] = lymphocytes T CD4+ exprimant au moins 2 des 4 marqueurs immunitaires sélectionnés) ;
* Mois 3 = 1 mois après l’administration de la 2ème dose ;
** Mois 38 = 3 ans après l’administration de la 2èmedose ;
N : Nombre de sujets évaluables au temps spécifié pour la fréquence médiane ;
Q1, Q3 : premier et troisième quartiles ;
*** Les données CD4[2+] spécifiques de la gE dans le groupe d'âge 70 ans et plus proviennent seulement de l'étude ZOE-50, car l'activité des lymphocytes T CD4+ n'a pas été évaluée au cours de l'étude ZOE-70.
Chez les adultes immunodéprimés âgés de 18 ans et plus, les réponses humorale et à médiation cellulaire (CMI) induite par Shingrix, administré à hauteur de 2 doses à 1-2 mois d’intervalle, ont été évaluées dans :
- une étude de phase I / II : Zoster-015 (sujets infectés par le VIH), la majorité (76,42%) étant stable
sous traitement antirétroviral (pendant au moins un an) avec un nombre de lymphocytes T CD4 ≥
200/mm3 ; - une étude de phase II / III : Zoster-028 (patients atteints de tumeurs solides et recevant une
chimiothérapie) ; - trois études de phase III : Zoster-002 (receveurs d’une GCSH autologue vaccinés post-greffe), Zoster-039 (patients atteints d’hémopathies malignes vaccinés pendant ou après la fin du traitement anticancéreux) et Zoster-041 (patients transplantés rénaux sous traitement chronique immunosuppresseur au moment de la vaccination).
Les réponses immunitaires spécifiques à la gE (humorale et CMI) induites par Shingrix 1 mois après la 2ème dose dans toutes les populations étudiées de patients immunodéprimés sont présentées dans les tableaux 7 et 8, respectivement.
Tableau 7 : Immunogénicité humorale de Shingrix chez les adultes immunodéprimés âgés de 18 ans et plus (cohorte ATP pour l'immunogénicité)
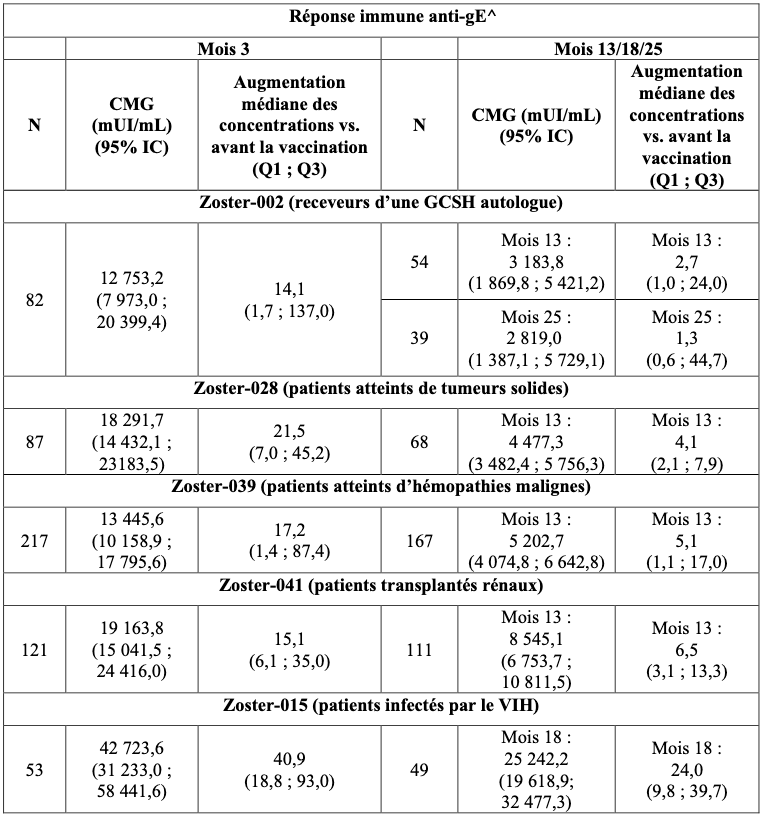

^ Réponse immunitaire anti-gE = niveaux d'anticorps anti-gE, mesurés par un test d’immunoabsorption lié à une enzyme anti-gE (gE ELISA) ;
N : Nombre de sujets évaluables au moment spécifié (pour la CMG) ;
IC : Intervalle de Confiance ;
CMG : Concentration Moyenne Géométrique ;
Q1, Q3 : Premier et troisième quartiles.
Dans l’étude Zoster-028, les CMG à 1 mois post Dose 2 étaient de 22 974,3 (19 080,0 ; 27 663,5) dans le groupe ayant reçu la première dose de Shingrix au moins 10 jours avant un cycle de chimiothérapie (groupe Pré-Chimio) et de 9 328,0 (4 492,5 ; 19 368,2) dans le groupe ayant reçu la première dose de Shingrix simultanément à un cycle de chimiothérapie (groupe pendant la Chimio). Dans l’étude Zoster-039, les CMG à 1 mois post Dose 2 ont été de 19 934,7 (14 674,1 ; 27 081,2) dans le groupe ayant reçu la première dose de Shingrix après la fin d’un traitement anticancéreux complet et de 5 777,4 (3 342,5 ; 9 985,9) dans le groupe ayant reçu la première dose de Shingrix au cours d’un traitement anticancéreux. La pertinence clinique en termes d’impact sur l’efficacité, à court et à long terme, est inconnue.
Tableau 8 : Immunogénicité à médiation cellulaire de Shingrix chez les adultes immunodéprimés âgés de 18 ans et plus (cohorte ATP pour l'immunogénicité)
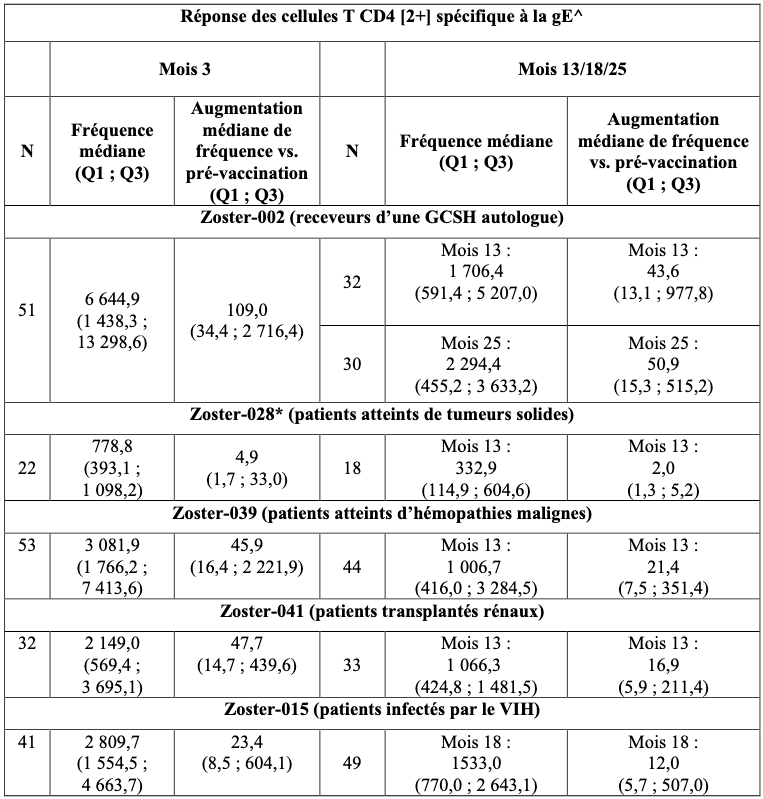

^ Réponse des cellules T CD4 [2+] spécifique à la gE = activité des cellules T CD4 + spécifique à la gE, mesurée par le test de coloration intracellulaire des cytokines (CIC) (cellules T CD4 [2+] = cellules T CD4 + exprimant au moins 2 des 4 cellules immunitaires sélectionnées Marqueurs) ;
N : Nombre de sujets évaluables au moment spécifié pour la fréquence médiane ;
Q1, Q3 : premier et troisième quartiles ;
* Le sang pour l'ICM n'a été prélevé que dans le groupe de sujets ayant reçu la première dose de Shingrix 8-30 jours avant le début d'un cycle de chimiothérapie (c'est-à-dire le plus grand groupe de l'étude).
3.1. Immunogénicité chez des sujets ayant reçu deux doses de Shingrix à six mois d'intervalle
L’efficacité n’a pas été évaluée pour le schéma 0-6 mois.
Lors d'une étude clinique de phase III en ouvert (Zoster-026), 238 adultes âgés de 50 ans et plus randomisés en deux groupes égaux ont reçu deux doses de Shingrix à deux ou six mois d'intervalle. La réponse immunitaire humorale selon le schéma 0-6 mois était non-inférieure à celle selon le schéma 0- 2 mois.
La CMG en anticorps anti-gE un mois après la dernière injection de vaccin était respectivement de
38 153,7 mUI/mL (IC à 95 % : 34 205,8 ; 42 557,3) selon le schéma 0-6 mois et de 44 376,3 mUI/mL (IC à 95 % : 39 697,0 ; 49 607,2) selon le schéma 0-2 mois.
3.3. Immunogénicité chez les sujets précédemment vaccinés avec un vaccin vivant atténué contre le zona
Dans une étude clinique multicentrique de phase III en ouvert (Zoster-048), un schéma en 2 doses de Shingrix, administrées à deux mois d’intervalle, a été évalué chez 215 adultes âgés de 65 ans et plus, ayant reçu un vaccin vivant atténué contre le zona depuis 5 ans ou plus, versus 215 sujets appariés n’ayant jamais reçu de vaccin vivant atténué contre le zona. La réponse immunitaire de Shingrix n’a pas été impactée par cette vaccination antérieure.
3.4. Persistance de l’immunogénicité
La persistance de l’immunogénicité a été évaluée dans un sous-groupe de sujets dans une étude de suivi à long terme, de phase IIIb, en ouvert (Zoster-049), chez des adultes de 50 ans et plus issus des études ZOE-50 et ZOE-70. A l’année 12 après la vaccination, la concentration d'anticorps anti-gE chez 435 sujets évaluables était 5,8 fois (IC à 95 % : 5,2; 6,4) supérieure au niveau pré-vaccination (augmentation de la moyenne géométrique). La fréquence médiane des cellules T CD4[2+] spécifiques de la gE, à l’année 12 après la vaccination, chez 73 sujets évaluables, est restée supérieure à celle observée avant la vaccination.
La persistance de l'immunogénicité a été évaluée dans une étude de phase IIIb, en ouvert (Zoster-073) chez 68 receveurs de greffe rénale âgés de 18 ans et plus sous traitement immunosuppresseur chronique provenant de l'étude Zoster-041. L'étude Zoster-073 a débuté 4 à 6 ans après la vaccination dans le cadre de l’étude Zoster-041. À 24 mois (environ 6 à 8 ans après la dose 2), la concentration d'anticorps anti-gE chez 49 sujets évaluables était 2,4 fois (IC à 95 % : 1,6 ; 3,7) supérieure au niveau pré-vaccination (augmentation de la moyenne géométrique). La fréquence médiane des cellules T CD4[2+] spécifiques de la gE à 24 mois, chez 19 sujets évaluables dans le sous-groupe CMI, est restée supérieure à celle observée avant la vaccination.
3.5. Population pédiatrique
L'Agence européenne des médicaments a différé l'obligation de soumettre les résultats d'études réalisées avec Shingrix, dans un ou plusieurs sous-groupes de la population pédiatrique, dans la prévention de la réactivation du virus varicelle-zona (voir rubrique "Posologie" pour les informations concernant l'usage pédiatrique).
Conservation
Durée de conservation : 42 mois.
A conserver au réfrigérateur (entre 2 °C et 8 °C).
Ne pas congeler.
A conserver dans l'emballage extérieur d'origine à l'abri de la lumière.
Après reconstitution :
La stabilité physico-chimique du vaccin reconstitué a été démontrée pendant 24 heures à 30 °C.
D'un point de vue microbiologique, le vaccin doit être utilisé immédiatement. S'il n'est pas utilisé immédiatement, les durées et conditions de conservation du vaccin reconstitué avant utilisation sont de la responsabilité de l'utilisateur ; elles ne devraient normalement pas dépasser 6 heures entre 2 °C et 8 °C.
Manipulation
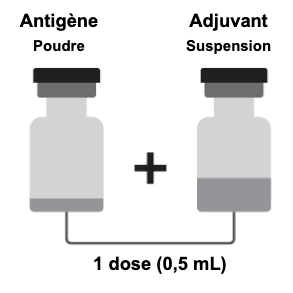
Shingrix est composé d’un flacon avec un capuchon amovible brun contenant la poudre (antigène) et un flacon avec un capuchon amovible bleu-vert contenant la suspension (adjuvant).
La poudre et la suspension doivent être reconstituées avant administration.
 |
La poudre et la suspension doivent être inspectées visuellement afin de mettre en évidence la présence de particules étrangères et/ou une modification d'apparence. Si l'un ou l'autre des cas est observé, ne pas reconstituer le vaccin.
Comment préparer Shingrix :
Shingrix doit être reconstitué avant administration.
- Prélever la totalité du flacon contenant la suspension à l’aide d’une seringue munie d'une aiguille appropriée (21G à 25G).
- Injecter tout le contenu de la seringue dans le flacon contenant la poudre.
- Agiter doucement jusqu'à ce que la poudre soit totalement dissoute.
Le vaccin reconstitué est un liquide opalescent, incolore à brunâtre pâle.
Le vaccin reconstitué doit être inspecté visuellement afin de mettre en évidence la présence de particules étrangères et/ou un changement d'apparence. Si l'un ou l'autre des cas est observé, ne pas administrer le vaccin.
Ce médicament ne doit pas être mélangé avec d'autres médicaments.
Après reconstitution, le vaccin doit être utilisé rapidement. Si cela n'est pas possible, le vaccin doit être conservé au réfrigérateur (entre 2 °C et 8 °C). S'il n'est pas utilisé dans les 6 heures, éliminer le vaccin.
Avant l'administration :
- Prélever à l’aide d’une seringue la totalité du flacon contenant le vaccin reconstitué.
- Changer l'aiguille de la seringue afin d’utiliser une nouvelle aiguille pour administrer le vaccin.
L'administration du vaccin doit être consignée par le médecin sur le carnet de vaccination ou de santé avec le numéro de lot. Il peut aussi être inscrit par le patient ou son médecin sur un carnet de vaccination numérique (version grand public ou professionnelle).
Tout médicament non utilisé ou déchet doit être éliminé conformément à la réglementation en vigueur sur le plan local.
Autres informations
Données de sécurité préclinique
Les données non cliniques issues des études conventionnelles de toxicologie aiguë et en administration répétée, de tolérance locale, de pharmacologie de sécurité (effets sur les systèmes cardiovasculaire et respiratoire) et de toxicologie des fonctions de reproduction et de développement, n’ont pas révélé de risque particulier pour l’Homme.
Remboursement
Un avis favorable a été émis par la Commission de la transparence (CT) le 27 mars 2024, avec un service médical rendu (SMR) important et une amélioration du service médical rendu (ASMR) modérée. La seule indication thérapeutique ouvrant droit à la prise en charge par l'assurance maladie est la prévention du zona et des névralgies post-zostériennes chez les adultes de 65 ans et plus, et les adultes de 18 ans et plus immunodéprimés, selon les recommandations de la Haute Autorité de santé en vigueur datant du 29 février 2024.
Remboursé par l'assurance maladie à 65 % depuis le 14 décembre 2024.
Références
- Avis relatif au prix du vaccin SHINGRIX.
- Avis de la Commission de la transparence.
- Arrêté du 5 décembre 2024 modifiant la liste des spécialités pharmaceutiques remboursables aux assurés sociaux – SHINGRIX.
- Arrêté du 5 décembre 2024 modifiant la liste des spécialités pharmaceutiques agréées à l'usage des collectivités et divers services publics.